Nessuna donna attende con indifferenza “quei giorni del mese”. La maggior parte soffre di sbalzi d’umore, gonfiore e crampi che non sono mai piacevoli. Se poi soffri di endometriosi, il ciclo mestruale è tutt’altro che poco piacevole: può diventare davvero insopportabile o un incubo vero e proprio.
L’ENDOMETRIOSI
L’endometriosi è una patologia ginecologica cronica in cui il tessuto endometriale (l’endometrio è la mucosa che riveste la cavità interna dell’utero) cresce in sedi diverse rispetto alla normale fisiologia. Tale tessuto, detto ectopico, è noto come impianto endometriale.
Le zone più colpite sono gli organi riproduttivi della pelvi oppure l’addome, in particolare:
- tube (di Falloppio), ovaie
- legamenti uterini (legamenti uterosacrali)
- rivestimento della cavità pelvica
- superficie esterna dell’utero
- spazio tra l’utero e il retto o la vescica
- vescica, intestino, retto
- vagina, vulva, cervice (collo dell’utero)
Il tessuto endometriale che cresce in queste aree non viene eliminato durante il ciclo mestruale. Ciò può causare infiammazioni, cicatrici e cisti dolorose e inoltre, portare all’accumulo di tessuto fibroso tra gli organi riproduttivi.
L’endometriosi colpisce da 190 a 700 milioni di pazienti, di cui fino all’80% è affetto da dolore pelvico cronico e fino al 47% di donne ricorre a un trattamento per la fertilità. In Italia ne sono affette oltre tre milioni, con un tasso di prevalenza del 10-15%. Può iniziare a svilupparsi già con le prime mestruazioni e può durare, se non trattata, fino alla fine della menopausa.

Sottotipi, sintomi e classificazione come "malattia"
La maggior parte dei casi di endometriosi della cavità pelvica può essere caratterizzata in tre sottotipi
- peritoneale superficiale (rappresenta circa l’80% delle endometriosi)
- ovarica (cisti o “endometrioma”)
- profonda
Le lesioni endometriosiche possono anche essere riscontrate in sedi extra-pelviche, tra cui gli organi viscerali addominali superiori, la parete addominale, il diaframma e la pleura (“endometriosi toracica”) e il sistema nervoso centrale e periferico.
La sintomatologia dell’endometriosi può variare da manifestazioni sfumate fino a crisi vere e proprie. Il dolore è il sintomo più rilevante, inizialmente ciclico per diventare successivamente cronico. Può essere di tale entità da diventare insopportabile. I sintomi, specie nelle prime fasi, fluttuano con l’andamento del ciclo mestruale fino a cronicizzare.
Le donne sono sintomatiche nel 90% dei casi. In particolare, è presente dismenorrea secondaria (dolore in concomitanza delle mestruazioni), che può essere invalidante e spesso rappresenta il problema principale che spinge la donna a consultare un medico. Altro sintomo comune è la dispareunia, ossia un dolore pungente avvertito nella parte superiore della vagina durante i rapporti sessuali. Il dolore pelvico, che nel tempo diventa cronico, insieme all’infertilità, possono coesistere con la dismenorrea.
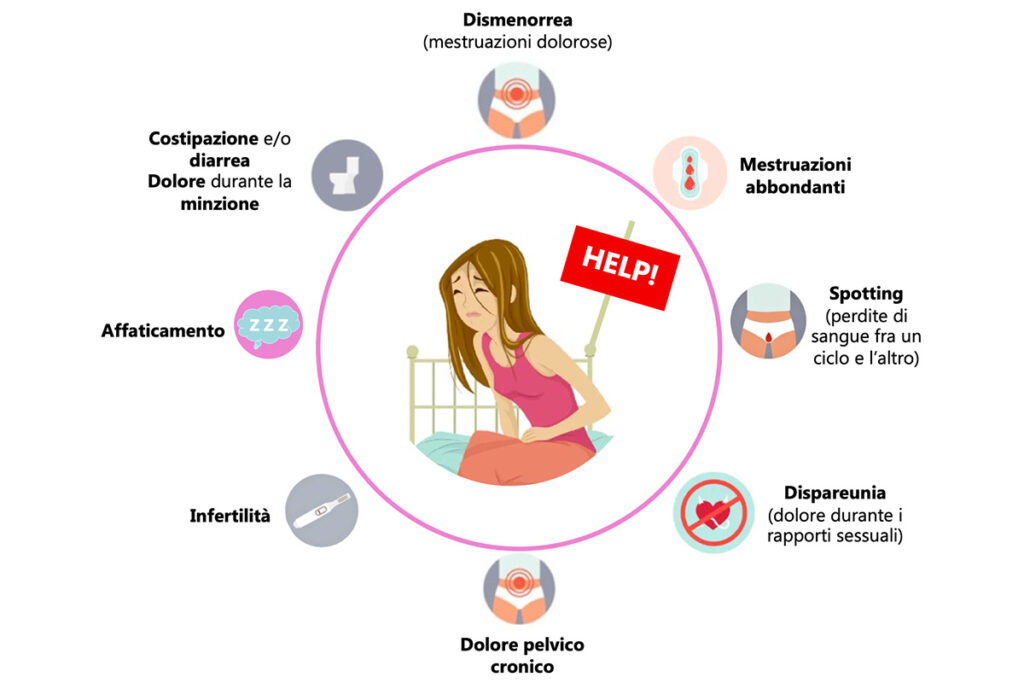
L’endometriosi profonda che invade gli organi adiacenti all’utero può provocare altri sintomi al momento delle mestruazioni, come dischezia (defecazione difficoltosa o dolorosa), ematochezia (sangue nelle feci), disuria (difficoltà e dolore durante l’emissione di urina) o ematuria (presenza di sangue nelle urine).
È importante ricordare che questi sintomi non sono esclusivi dell’endometriosi. Il dolore pelvico può essere causato anche da infezioni pregresse, mialgie (dolore della muscolatura) del pavimento pelvico o altre sindromi non ginecologiche come la sindrome della vescica dolorosa (o cistite interstiziale), e la sindrome dell’intestino irritabile. È difficile determinare solo sulla base dei soli sintomi quale sia la fonte del dolore, vale a dire, se si tratta di endometriosi o di altre condizioni.
L’endometriosi, nel corso della vita, ha un effetto dannoso su vari organi, in particolare sulla funzione cardiovascolare, neurologica, metabolica e immunitaria, derivante dallo stato infiammatorio e dai cambiamenti che si hanno nelle cellule immunitarie. Grazie alle più recenti ricerche si è visto che l’endometriosi può alterare la funzione metabolica del fegato, predisponendo alla steatosi epatica non alcolica associata al metabolismo (MAFLD/NAFLD), e il tessuto adiposo, a causa della infiammazione sistemica legata a tale malattia. Inoltre, a livello del sistema nervoso centrale si determinano fenomeni di sensibilizzazione al dolore, ansia e depressione.
Tutto ciò rende, nel corso della vita, l’endometriosi una patologia i cui effetti si ripercuotono sull’intero organismo.
Hai provato uno o più di questi sintomi, e questi ti causano dolore (severo). Recarti dal tuo medico di fiducia o dal tuo ginecologo, parlate insieme e prendete in considerazione l’endometriosi.
Potrebbe esserti utile prima di recarti dal medico prendere nota dei tuoi sintomi utilizzando un diario, un questionario o un’applicazione! Sarà più facile parlare insieme.
PERCHÉ SI SVILUPPA L’ENDOMETRIOSI?
Sebbene la scienza abbia fatto molti progressi, la causa alla base dello sviluppo della malattia non è ancora del tutto chiara.
Sono state elaborate diverse teorie ma la più ampiamente accettata è quella della mestruazione retrograda, secondo cui l’endometriosi si verifica quando il sangue mestruale anziché fluire all’esterno attraverso la vagina, rifluisce attraverso le tube nella cavità pelvica.
Un’altra teoria è quella ormonale, in base alla quale gli estrogeni trasformano le cellule esterne all’utero in cellule simili a quelle che rivestono l’interno dell’utero, note come cellule endometriali.
La teoria della predisposizione genetica, invece, afferma che l’endometriosi sia una malattia ereditaria; si basa sull’osservazione che un gran numero di donne portatrici di endometriosi hanno un parente di primo grado di sesso femminile, affetto dalla stessa condizione.
Altri ritengono che tale condizione possa verificarsi quando piccole aree dell’addome si trasformano in tessuto simile all’endometrio. Si tratta della teoria metaplasica. Questo fenomeno può verificarsi perché le cellule dell’addome si sviluppano da cellule embrionali, che possono cambiare forma e funzione, e comportarsi, successivamente, come cellule endometriali. Non si sa ad oggi perché questo avvenga.
Secondo la teoria dell’impianto iatrogeno, esiste la possibilità di un impianto di tessuto endometriale sulle cicatrici chirurgiche , successive ad isterectomia (rimozione dell’utero) o a taglio cesareo.
Infine, in base alla teoria della disseminazione per via linfatica ed ematica, le cellule dell’endometrio raggiungerebbero altri organi attraverso tali vie. Tale teoria spiegherebbe la presenza di tessuto endometriale al di fuori della cavità pelvica.
I FATTORI DI RISCHIO PER L’ENDOMETRIOSI
I fattori di rischio sono:
- basso peso alla nascita
- menarca (prima mestruazione) precoce
- cicli mestruali brevi (polimenorrea) e flusso mestruale aumentato (ipermenorrea)
- basso indice di massa corporea (BMI)
- nulliparità (donna che non ha mai partorito)
- familiarità/ereditarietà
Esisterebbe una predisposizione genetica avvalorata da studi effettuati su sorelle gemelle che hanno mostrato un’ereditarietà del 50%, e da studi epidemiologici che mostrano un rischio di 3-15 volte maggiore nei parenti di primo grado di donne con endometriosi.
DIAGNOSI
L’endometriosi è una condizione difficile da diagnosticare. Spesso la diagnosi avviene casualmente come durante un intervento chirurgico eseguito per altre indicazioni. Tra l’esordio precoce dei sintomi e la diagnosi ancora oggi passano circa 7 anni, spesso per la riluttanza a rivolgersi al ginecologo.
Nel marzo 2021, uno studio inglese ha pubblicato i dati relativi allo stigma e ai pericoli per la salute che derivano dalla mancanza di conoscenza dell’endometriosi. I risultati sono sbalorditivi.
La presenza di dolore ciclico, o più sintomi, deve sempre spingere la donna a consultare il medico. Questo è ancora più importante quando a soffrirne sono le giovani donne e le adolescenti.
Il ginecologo valuterà la storia clinica e procederà con una visita ginecologica manuale. Indagherà l‘aspetto riproduttivo e il dolore per intensità e localizzazione. Anche la presenza in famiglia di parenti di primo grado affette endometriosi riveste un ruolo fondamentale. L’insieme di tutti questi fattori indirizza l’orientamento diagnostico. Alla visita specialistica si deve sempre affiancare un’ecografia pelvica svolta da un operatore esperto. Potrebbero essere necessari esami di secondo livello come la risonanza magnetica nucleare (RMN) o una colonscopia.
Fino a qualche anno la fa la diagnosi definitiva era chirurgica con la visualizzazione diretta (generalmente laparoscopica) delle lesioni e l’esame microscopico dei campioni di tessuto (biopsie) prelevato. Oggi grazie all’evoluzione delle tecniche radiologiche, si può fare diagnosi di endometriosi senza laparoscopia nella maggioranza dei casi. La laparoscopia rimane indicata per la diagnosi e il trattamento nei casi di sospetta endometriosi se la terapia medica non è stata efficace e non sia stata posta diagnosi di endometriosi tramite la diagnostica strumentale.
La diagnosi tempestiva è fondamentale: se l’endometriosi viene individuata precocemente, si riesce a gestirla e contenerla. Curata precocemente o in giovane età, evitare o riduce danni importanti, fra cui la sterilità.
L’ENDOMETRIOSI È RICONOSCIUTA COME PATOLOGIA CRONICA-INVALIDANTE
L’endometriosi è una malattia che ha effetti debilitanti sulla salute, sul rendimento scolastico e lavorativo, sull’umore, sulla vita sociale e sessuale. Per tale motivo l’endometriosi è inserita nell’elenco delle patologie croniche e invalidanti, negli stadi più avanzati (“moderato o III grado” e “grave o IV grado”) e viene riconosciuto alle pazienti il diritto ad usufruire in esenzione di alcune prestazioni specialistiche di controllo. L’obiettivo è raggiungere un livello complessivo di benessere della paziente. Per questo motivo è importante affidarsi a un medico/ginecologo specialista in materia per una diagnosi precoce e la gestione ottimale dei sintomi.
Per maggiori informazioni consulta il sito del Ministero della Salute: Esenzioni per malattie croniche
Cofini V, et al. J Environ Res Public Health. 2023 Oct 26;20(21):6978
Mikuš M, et al. Pharmaceuticals (Basel). 2023 Sep 18;16(9):1315
Pašalić E, et al. Pathol Res Pract. 2023 Nov;251:154847
Brown J, et al. Cochrane Database Syst Rev. 2017 Jan 23;1(1):CD004753
Rafique S, et al. Clin Obstet Gynecol. 2017 Sep;60(3):485-496
Chen L, et al. Int. J. Mol. Sci. 2023, 24, 7503
Saunders PTK, Horne AW. Cell. 2021 May 27;184(11):2807-2824
Szypłowska M, ET AL. Front Public Health. 2023 Sep 6;11:1230303
Ministero della Salute: Esenzioni per malattie croniche. Consultato il 21 Dicembre 2023