Quando si parla di melanoma nella comune interpretazione si pensa ad un tumore maligno e aggressivo che origina da un neo preesistente. Ma non è proprio così.
La maggior parte dei nei compare durante l’infanzia, e fino a circa 40 anni d’età se ne possono formare di nuovi. Con il passare del tempo possono cambiare aspetto o addirittura scomparire con l’età. Un melanoma può svilupparsi anche sulla pelle sana e in qualsiasi parte del corpo. Sebbene nella norma tende a comparire in aree esposte al sole (braccia, schiena, viso e gambe), può tuttavia interessare aree meno esposte come la pianta dei piedi, il palmo delle mani e il letto ungueale.
Il melanoma cutaneo (MC) è uno dei tipi di cancro della pelle più pericolosi e potenzialmente letali. È un reale problema di salute pubblica. Nel corso degli anni, sono stati compiuti enormi sforzi per diminuire il numero di casi attraverso programmi di prevenzione primaria e secondaria. La prevenzione primaria consiste nell’evitare il principale fattore di rischio attribuito allo sviluppo del melanoma: l’esposizione ai raggi ultravioletti (UV). In tutto il mondo, ci sono state campagne di sensibilizzazione sul rischio di sviluppare melanomi a causa dell’esposizione ai raggi ultravioletti. Dopo aver osservato i risultati favorevoli della campagna degli anni ’80 in Australia, anche altri Paesi, come gli Stati Uniti, l’Europa compresa l’Italia hanno adottato questa tendenza,
per ridurne l’incidenza. Tuttavia, nonostante questi programmi di prevenzione oggi assistiamo ad un suo continuo aumento. Il melanoma è il dodicesimo tumore più comune a livello globale, con tassi più elevati in Europa (settimo) e negli Stati Uniti (quinto). In Italia vengono diagnosticati ogni anno circa 14.000 nuovi casi di melanoma. Il melanoma causa il 90% della mortalità per cancro della pelle.
In questo articolo ci concentreremo sul melanoma cutaneo, che si sviluppa dalle cellule produttrici di pigmenti, note come melanociti, che danno colore alla nostra pelle.
Con la conoscenza adeguata, è anche uno dei più prevenibili e trattabili. Cosa è importante sapere su questa malattia per proteggere la nostra salute e quella dei nostri cari.
COS'È IL MELANOMA?
Il melanoma è un tumore maligno che nasce dai melanociti e coinvolge principalmente la pelle (melanoma cutaneo). I melanomi possono insorgere anche nell’occhio (uvea, congiuntiva e corpo ciliare), nelle meningi e su varie mucose. Sebbene i melanomi siano solitamente fortemente pigmentati, possono essere anche amelanotici. I melanomi rappresentano il 90% dei decessi associati ai tumori cutanei. A differenza di altri tumori cutanei, il melanoma ha una forte tendenza a diffondersi ad altre parti del corpo se non rilevato e trattato precocemente.
Il melanoma in genere inizia sulla pelle che è spesso esposta al sole. Ciò include la pelle delle braccia, della schiena, del viso e delle gambe. Il melanoma può anche formarsi negli occhi. Raramente, può accadere all’interno del corpo, come nel naso o nella gola.
La melanina, dal greco antico μέλας (mèlas = nero), è un pigmento naturale presente nei tessuti di molti organismi. È il principale determinante del colore della pelle, dei capelli e degli occhi negli esseri umani e negli animali. È prodotta da cellule specializzate chiamate melanociti. Esistono principalmente tre tipi di melanina: l’eumelanina, di colore marrone o nero e la feomelanina, di colore rosso o giallo, coinvolte nella colorazione della pelle e dei capelli. La neuromelanina si trova invece principalmente nel cervello.
La quantità e il tipo di melanina prodotta da un individuo possono influenzare il suo colore della pelle e la sua suscettibilità ai danni del sole. La melanina svolge infatti un ruolo protettivo assorbendo e dissipando la radiazione ultravioletta (UV) del sole, riducendo così il rischio di danni al DNA e di malattie della pelle come il cancro.
FATTORI DI RISCHIO E CAUSE
Il rischio di melanoma sembra essere in aumento nelle persone sotto i 40 anni, soprattutto nelle donne. Sono stati scoperti numerosi fattori correlati allo sviluppo del melanoma. Questi fattori possono essere classificati come fattori ambientali o modificabili, così come fattori non modificabili.
- Fattori modificabili
- Esposizione ai raggi UV: Il fattore di rischio più importante è l’esposizione ai raggi ultravioletti (UV). L’esposizione prolungata al sole senza protezione o l’uso frequente di lettini abbronzanti aumenta significativamente il rischio. in particolare, l’esposizione solare elevata e intermittente.
La radiazione UV ha come bersaglio specifico il processo di replicazione del DNA. Le persone sono esposte 20-40 volte di più ai raggi UVA rispetto ai raggi UVB; tuttavia, i raggi UVB sono 1000 volte più tossiche. L’esposizione al sole intermittente ha un rischio di 2,35 volte superiore rispetto all’esposizione cronica. Sia gli UVA che gli UVB generano la produzione di radicali liberi che determinano la degradazione delle fibre di collagene con conseguente formazione delle rughe e invecchiamento della pelle.
- Una storia di scottature solari: una o più scottature solari gravi possono aumentarne il rischio di sviluppare il melanoma.
- Prodotti chimici: alcuni prodotti per uso domestico o industriale possono attivare l’espressione genetica di proteine con caratteristiche cancerogene (che comporta un danno al DNA.
- Fattori non-modificabili
- Storia familiare: avere un parente stretto che ha avuto il melanoma aumenta il rischio di sviluppare la malattia. L’ereditarietà del melanoma si verifica solo nel 5%-10% dei casi in particolare compare in famiglie predisposte che probabilmente hanno delle mutazioni genetiche specifiche.
- Razza o etnia: tale fattore gioca un ruolo importante nello sviluppo del melanoma cutaneo. Le popolazioni caucasiche sono a maggior rischio rispetto alle popolazioni afroamericane e ispaniche.
- Colore della pelle: le persone con pelle chiara, capelli biondi o rossi, e occhi chiari hanno un rischio maggiore perché possiedono una quantità inferiore di melanina con una conseguente capacità protettiva inferiore. La variazione nel colore della pelle è causata principalmente da diversi tipi di melanina.
Le popolazioni con la pelle scura hanno un contenuto più elevato di eumelanina (melanina nera). Questa ha una maggiore capacità di assorbire le radiazioni UV e di eliminare i radicali liberi, svolgendo un ruolo protettivo. Le popolazioni con pelle chiara hanno un contenuto maggiore di feomelanina (melanina rossa). Questa, in seguito alla stimolazione UV, genera maggiori radicali liberi che causano instabilità genetica e danni al DNA.
- Età e sesso: l’età avanzata e il sesso sono importanti fattori di rischio. Gli uomini hanno un rischio 1,5 volte maggiore di sviluppare il melanoma rispetto alle donne.
- Numero elevato di nei: avere più di 50 nei tipici sul corpo aumenta il rischio di melanoma. La presenza di un neo detto atipico ne aumenta ulteriormente il rischio. Questi nei sono conosciuti dal punto di vista medico come nevi displastici, caratterizzati dall’ essere più grandi di quelli tipici. Possono avere inoltre bordi irregolari, insoliti e presentare una colorazione disomogenea.
- Vivere più vicino all’equatore o ad un’altitudine più elevata: vivere più vicino all’equatore terrestre rende l’esposizione ai raggi solari più diretta. Pertanto, la quantità di raggi UV è maggiore rispetto alle persone che vivono più a nord o a sud. Lo stesso accade per le persone che vivono ad altitudini più elevate.
- Sistema immunitario indebolito: se il sistema immunitario è indebolito da farmaci o malattie, il rischio di sviluppare il melanoma e altri tumori della pelle potrebbe aumentare.
DIAGNOSI
La diagnosi precoce è fondamentale per il trattamento efficace del melanoma. Il controllo regolare della pelle per verificare il cambiamento di nei preesistenti o di nuova comparsa è essenziale. Il metodo più comune utilizzato dai dermatologi è l’esame visivo ovvero la mappa dei nei, assistito dalla videodermatoscopia o epilumiscenza digitale, che ne aumenta l’accuratezza nella valutazione dei nei sospetti.
Cosa è l’ epiluminescenza digitale? È un esame strumentale non invasivo della pelle. Il dermatologo si avvale di una telecamera ad alta definizione che poggiata sulla pelle è in grado di valutare e analizzare le immagini delle lesioni osservate.
I criteri dermatoscopici per la diagnosi sono rappresentati dalla presenza o meno di pigmenti atipici, globuli o puntini irregolari, striature irregolari, pigmentazione irregolare, bordi irregolari.
Circa il 90% dei melanomi viene diagnosticato come tumore primario senza alcuna evidenza di metastasi al momento della diagnosi. Il cambiamento in un neo esistente o lo sviluppo di una nuova formazione cutanea pigmentata o dall’aspetto insolito sono i primi segni caratteristici che devono destare sospetto.
Rivolgiti subito al tuo medico di fiducia o ad uno specialista in dermatologia se noti cambiamenti della pelle che ti preoccupano.
è generalmente di un colore uniforme rosa, marrone chiaro, marrone o nero. Nelle persone con la pelle marrone e nera, è più probabile che i nei tipici siano marrone scuro o neri. Hanno un bordo distinto che separa il neo dalla pelle circostante. Sono ovali o rotondi e di solito più piccoli 6 millimetri di diametro.
è generalmente di colore non uniforme e variabile, solitamente bruno o con gradazioni più scure al cui interno sono presenti macchie e punti. I margini sono irregolari e mal definiti con forma irregolare. Nella maggior parte dei casi hanno un diametro che non supera gli 8 millimetri.
QUANDO UN “NEO” RICHIEDE ATTENZIONE E IL PARERE DI UN ESPERTO?
- Forma asimmetrica. Cerca nei con forme insolite, come due metà dall’aspetto molto diverso.
- Cambiamento di colore. Cerca nei o neoformazioni che hanno molti colori o un colore insolito.
- Cambiamento di dimensioni. Controlla se compre una nuova formazione più grande di 6 millimetri o se un neo già presente si ingrandisce di molto.
- Presenza di sintomi. Quando inizi ad avvertire un nuovo sintomo come prurito o sanguinamento.
- Bordo insolito. Controlla se i nei hanno bordi insoliti, dentellati o smerlati.
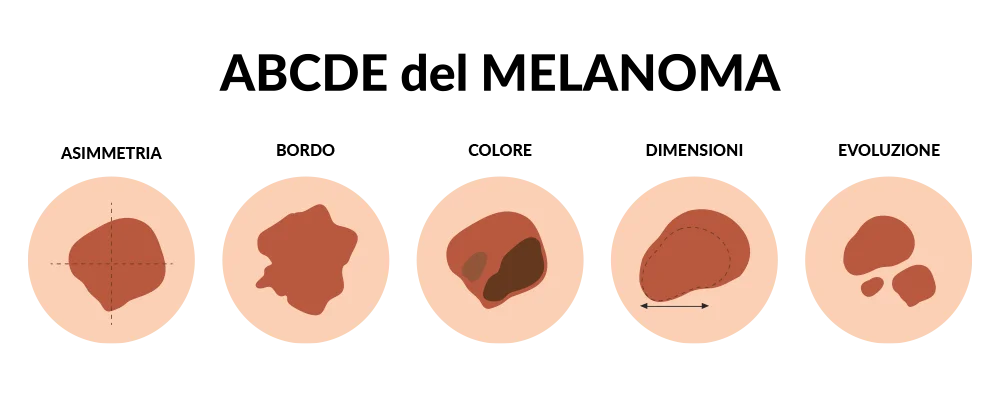
I nei che diventano tumori possono avere un aspetto diverso l’uno dall’altro. Alcuni possono mostrare tutti i cambiamenti sopra elencati, mentre altri possono presentare solo una o due caratteristiche. In ogni caso rivolgiti al tuo medico di fiducia o ad uno specialista in dermatologia.
TRATTAMENTO
La gestione del paziente con melanoma richiede una valutazione multidisciplinare (VM). Il gruppo multidisciplinare deve essere composto almeno dal chirurgo (con esperienza nel trattamento chirurgico del melanoma), radiologo, patologo, oncologo medico, radioterapista.
Le opzioni di trattamento variano molto a seconda dello stadio e dalla sede del melanoma.
- Chirurgia: è il trattamento di prima linea nei melanomi precoci. Prevede la rimozione della lesione con l’analisi dei linfonodi per testare l’eventuale diffusione della malattia.
- Immunoterapia: utilizzo di farmaci che aiutano il sistema immunitario a riconoscere e distruggere le cellule cancerose.
- Terapia mirata (target therapy): trattamenti mirati che si rivolgono verso un bersaglio specifico, una anomalie genetica, presente nelle cellule del melanoma. Questo particolare meccanismo ne rende altamente selettiva l’azione, lasciando del tutto inalterate le cellule normali, a differenza di quanto avviene con la chemioterapia.
- Radioterapia e chemioterapia: sono meno comuni, e vengono generalmente utilizzate nel trattamento dei casi più avanzati o nel caso di recidive.

ECCO IL DECALOGO DI 4WOMAN HEALTH PER AIUTARTI A RIDURRE IL RISCHIO DI MELANOMA E DI ALTRI TIPI DI CANCRO DELLA PELLE
Evita l'esposizione solare nelle ore di picco in particolare nei mesi estivi (dalle 10:00 alle 16:00)
Usa una protezione solare con un SPF 30 o superiore da riapplicare ogni due ore o dopo il bagno. Applica la protezione anche nei mesi invernali nelle parti esposte.
Indossa indumenti protettivi, come cappelli a tesa larga e occhiali da sole.
Evita i lettini abbronzanti e altre forme di luce UV artificiale.
Esamina regolarmente la pelle da sola o con l'aiuto di un familiare.
Fai controlli regolari dal dermatologo almeno una volta l’anno o più frequentemente se sei ad alto rischio.
Presta attenzione ai tuoi nei e monitora qualsiasi cambiamento in termini di dimensione, forma o colore.
Proteggi i bambini con creme solari adatte alla loro pelle delicata e limita l'esposizione al sole.
Mantieni una dieta sana ricca di frutta e verdura, che forniscono antiossidanti per proteggere la pelle.
Informati su eventuali fattori di rischio personali e agisci di conseguenza.
Vuoi saperne di più?
Accedi e scarica “Il Melanoma” libretto a cura del comitato scientifico di A.I.Ma.Me.( (Associazione Italiana Malati di Melanoma), composto da C. R. Rossi (coordinatore), P. Ascierto, G. Botti, C. Caracò, M. Maio, M. Mandalà, G. Palmieri, P. Queirolo, M. Santinami, I. Stanganelli. Sesta edizione: dicembre 2020.
Per conoscere i centri di cura nazionali per il melanoma familiare e/o multiplo clicca qui.
La prevenzione e la diagnosi precoce sono le migliori difese contro il melanoma. Le donne dovrebbero essere particolarmente attente a controllare regolarmente la loro pelle ricordandosi che adottare misure preventive e precauzionali, specialmente se sono presenti fattori di rischio elevati, permette la riduzione significativa del rischio di sviluppare un melanoma.
- Garbe C, et al. Eur J Cancer. 2022 Jul;170:236-255
- Caraban BM, et al. Clin Pract. 2024 Jan 26;14(1):214-241
- AIOM, linee Guida Melanoma agosto 2023
- A.I.Ma.Me. (Associazione Italiana Malati di Melanoma), il Melanoma, accesso effettuato il 16 aprile 2024








